Perguntas recorrentes no consultório oftalmológico

Cirurgiões são homenageados pelo Colégio Brasileiro de Cirurgiões
23/01/2020
Conjuntivite em casos graves de Covid-19
14/04/2020Neste post, gostaríamos de esclarecer algumas dúvidas que, de forma recorrente, vários pacientes formulam durante suas consultas com o oftalmologista. As respostas, óbvio, não podem abrigar, por vezes, todo o leque de variáveis que elas possam reunir.

O oftalmologista Dr. Henrique Padilha, com Residência e Fellowship no Hospital de Olhos do Paraná e Estágio na Baylor College of Medicine de Houston, TX, Membro Titular do Conselho Brasileiro de Oftalmologia, da Associação Médica Brasileira, Sociedade Brasileira de Oftalmologia, Associação Brasileira de Catarata e Cirurgia Refrativa, Sociedade Brasileira de Glaucoma, com grande experiência nestas áreas, irá responder a tais dúvidas.
Tenho um amigo que diz que está fazendo uma série de injeções nos olhos, mas não nota qualquer melhora na visão. O que ele pode fazer?
Dr. Henrique Padilha: Geralmente tais injeções aplicadas dentro da cavidade vítrea, ou mais simplesmente, no vítreo, são conhecidas como substâncias antiangiogênicas . A finalidade maior deste tipo de administração do medicamento é colocar diretamente sobre a área retiniana afetada por presença de vasos ou de edema, de uma substância para “reduzir” a ação deletéria daqueles vasos de neoformação ou “enxugar” o edema retiniano produzindo, por consequência, uma melhora da acuidade visual ou à estabilização da mesma.
Não é um tratamento que produza de imediato a recuperação da visão. Normalmente tais injeções necessitam ser repetidas por duas, três ou até mais vezes, dependendo de cada caso, com determinados intervalos a serem estabelecidos pelo médico.
São muito utilizadas nos quadros de degeneração macular relacionada à idade, no forma exudativa; nos casos de edema seroso da mácula presente nas retinopatias diabéticas , etc.
Leitura recomendada: Degeneração Macular Relacionada à Idade: um tema sempre em pesquisa
Quando utilizadas bem no início do aparecimento destas doenças, os resultados serão sempre muito mais positivos do que naqueles outros, onde a doença já se instalou faz tempo e comprometeu uma grande área da retina.
O curioso neste tipo de tratamento é que ele surgiu casualmente do encontro de um oftalmologista com um gastroenterologista que estava envolvido em pesquisar uma nova substância que pudesse curar determinados tipos de câncer de intestino. Com tal substância em mente, seria possível “matar” os vasos de neoformação que serviriam de substrato para o crescimento de tais tumores. Diante deste fato, pesquisadores decidiram tentar tais substâncias também para controlar ou eliminar vasos de neoformação retinianas, redundando numa sensível melhora da visão em casos de degeneração macular relacionada à idade.
Minha filha notou que meu neto está demonstrando um certo desvio dos olhos. Quanto ela deve trazer o menino para esclarecer o que está acontecendo?
Dr. Henrique Padilha: Tais desvios oculares são chamados de estrabismo e, assim que observados, seus portadores devem ser levados de imediato para um exame oftalmológico. Exames oculares podem e devem ser feitos com até alguns dias de nascido, para esclarecimento de anomalias notadas pelo pediatra ou pelos pais.
Quando o estrabismo aparece logo após o nascimento, é necessário verificar se há alterações de fundo de olho que possam estar prejudicando o posicionamento correto dos olhos. Se aparece mais tardiamente, algo em torno de três anos de idade, provavelmente deve ser decorrente de algum problema refracional. Destes problemas o mais comum é a presença de uma forte hipermetropia. A criança portadora de hipermetropia não se dá conta de sua presença, mas a medida que começa a desenhar, ver o tablete, ela se vê obrigada a “acomodar” fortemente a visão para perto e, pela hipermetropia, os olhos se viram para dentro (é o chamado estrabismo convergente). Se esta for realmente a causa do desvio, será necessário a prescrição de óculos para corrigir a presença de tal desvio!
Em muitas situações, tais desvios podem exigir exercícios ortópticos , com oclusão de um dos olhos .... uso de determinados colírios para reduzir o impacto da acomodação ... uso de óculos com prismas .... e até uma cirurgia ocular para compensar o efeito de tais desvios musculares.
Meu pai, subitamente, apresentou visão dupla. Ele tem 65 anos e o que poderia explicar este quadro?
Dr. Henrique Padilha: Visão dupla merece um verdadeiro capítulo a parte, pois subitamente alguém passar a ver as imagens dobradas (diplopia, é o termo técnico), evidencia que algo está afetando a função de um grupo de 6 músculos extraoculares, ou seja, os músculos que movimentam os olhos para baixo, para cima, para os lados e, mais importante, mantém os olhos em absoluto paralelismo independente da posição do olhar. Chamados de músculos extrínsecos oculares, se diferenciam de outros, internos, que funcionam independentes da vontade do indivíduo.
Portanto, ao notar que os olhos não estão mais em paralelismo, torna-se necessário uma imediata avaliação da função muscular e, na maioria dos casos, sua solução deverá ser orientada em comum acordo com a participação de neurologista, otorrinolaringologista, clínico geral. Os músculos funcionam subordinados aos estímulos de um conjunto de nervos, chamados de cranianos, e muitas das vezes uma série de processos inflamatórios, vasculares, tumorais intracranianos podem perturbar totalmente esta função. Dependendo da suspeita do oftalmologista, diversos exames de imagens deverão ser solicitados para esclarecer a verdadeira origem da patologia.
Apenas citando uma situação onde a diplopia pode aparecer de forma súbita ocorre se o portador desta visão dupla apresenta uma alteração diabética, com uma forte elevação das taxas de glicemia. Com a ajuda do endocrinologista ou diabetólogo, seu imediato controle leva a uma total regressão da diplopia.
Meus pais tiveram glaucoma e minha mãe chegou a ter que operar desta doença. Estou com 40 anos e tenho receio que possa herdar esta doença. Corro realmente este risco?
Dr. Henrique Padilha: O glaucoma tem um componente hereditário forte sem dúvida, principalmente quando na família vários de seus membros apresentaram ou apresentam a presença desta doença ocular. Ela é uma doença que se instala mais comumente a partir dos 40 anos de idade, é mais comum em indivíduos afrodescendentes, portadores de diabetes, miopia, que tenham feito corticoterapia .
Leitura recomendada: Glaucoma: vigília constante!
Mas pode se instalar em qualquer idade, inclusive aparecer na forma congênita, após cirurgias intraoculares, traumas oculares, etc.
É fundamental que pessoas nestes grupos de riscos, façam exames periódicos para não perderem o momento acertado de ter o diagnóstico firmado e iniciado de pronto o tratamento para controle da pressão intraocular.
Meu pai teve catarata; foi operado com sucesso, mas pouco tempo depois a visão começou a piorar de novo. Será que a catarata voltou? Vai ter que operar novamente? Ele já está com 80 anos de idade!
Dr. Henrique Padilha:
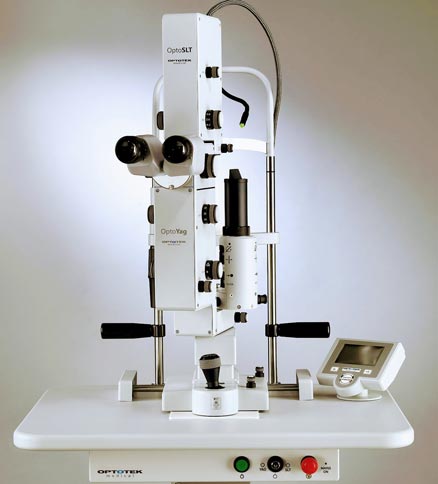
Em princípio, se a visão começa a piorar de novo, gradativamente, uma possível explicação seja o fato de uma membrana existente dentro do olho e que foi deixada intacta no momento da cirurgia da catarata, possa estar apresentando uma opacificação. Esta situação é normal e ocorre em 5 a 30% dos pacientes já operados de catarata. Se tal opacificação está comprometendo severamente a visão, o procedimento de escolha para reverter esta piora visual será o uso de um laser especial, conhecido pela abreviatura de  Dispõe de recursos para um perfeito tratamento de catarata secundária, sem produzir danos ao cristalino artificial, além do tratamento de diversos tipos de glaucoma.YAG laser
. Este laser é diferente, na forma como a energia é liberada pelo equipamento, dos lasers usados para a fotocoagulação em casos de retinopatia diabética ou em descolamentos de retina.
Dispõe de recursos para um perfeito tratamento de catarata secundária, sem produzir danos ao cristalino artificial, além do tratamento de diversos tipos de glaucoma.YAG laser
. Este laser é diferente, na forma como a energia é liberada pelo equipamento, dos lasers usados para a fotocoagulação em casos de retinopatia diabética ou em descolamentos de retina.
Leitura recomendada: Cirurgia de catarata: dúvidas mais frequentes
O procedimento exige alguns cuidados especiais, como em casos de pacientes alto míopes, ou que são predispostos a ter descolamento de retina, mas pode ser usado em ambiente de uma clínica, sob anestesia local, com alta imediata.
Mas esta piora visual também pode ser decorrente do aparecimento de outras doenças oculares e só um exame detalhado poderá apontar a causa e estabelecer o tratamento correto para sanar esta perda de visão.
Fui fazer minha renovação de carteira de habilitação e não passei no exame de vista. Fui informada que estou vendo muito mal de um dos olhos. Ainda não tinha me dado conta deste fato. E agora? Será que vou perder mesmo minha carteira?
Dr. Henrique Padilha: Hoje, cada vez mais os exames oftalmológicos são extremamente importantes para a concessão de uma carteira de habilitação para dirigir veículos. E é fácil explicar o porquê. Carros mais velozes, ruas e estradas mais congestionadas, cheias de viadutos, acessos com inúmeros sinais e placas de trânsito exigindo atenção máxima para sua leitura e pronta obediência, exigem uma boa visão.
Normalmente o ideal é gozar de uma visão de 100% em cada um dos olhos (em oftalmologia, tanto nos Estados Unidos quanto na América Latina, o sistema americano de interpretação de quantidade de visão é dado em pés). Resumindo, quando o oftalmologista diz que um paciente tem visão 20/20 em ambos os olhos, ele está dizendo que a visão atinge 100% de sua performance. Se ele diz que a visão mal alcança 20/400, este denominador (400) está apontando que ele não consegue ver a 20 pés o que normalmente poderia enxergar a 400 pés. Portanto, há uma severa baixa de visão.
As leis brasileiras permitem que o paciente possa ter uma pequena baixa de visão em um dos olhos (algo como 20/40), mas o olho bom ter que ter 20/20. Também as leis permitem que um motorista (para dirigir automóveis) possa ter visão monocular. Ou seja, um motorista pode dirigir só com um olho, mas ele além de ter 20/20 também deve ter um amplo campo visual. Neste caso, o oftalmologista irá pedir este exame e anexá-lo ao laudo técnico onde dirá que é um paciente monocular com visão de 20/20 e que tem excelente campo visual.
Quando se diz boa visão ocular, isto significa que pode dirigir com óculos ou com lentes de contato e é desta maneira que irá constar em sua carteira de habilitação e esta carteira é válida em todos os países que têm tratado internacional com o Brasil neste sentido. É bom alertar que a carteira de habilitação brasileira pode ser aceita em muitos países, como os Estados Unidos, países do Mercosul, mas em outros, como países do Oriente Médio, será exigida a Carteira Internacional de Motorista ou Permissão Internacional para Dirigir (PID) que pode ser obtida aqui mesmo no Brasil antes da viagem em qualquer endereço do Detran.

Muito se fala em olho seco! Mas, na prática, como posso reconhecer se tenho ou não tal quadro oftalmológico?
Realmente não é tão fácil assim como possa parecer. As reações são diversas, desde irritação ocular constante, sensação de fisgadas nos olhos, impressão de estar de forma constante com areia nos olhos, prurido (coceira) nos olhos, dificuldade em abrir os olhos pela manhã, visão borrada, olhos vermelhos, etc.
Existem formas de olho seco (dry eye) que variam de formas leves, frustras, até formas extremamente graves, acompanhadas também de boca seca, pouco ou nenhum suor no corpo, secura nos órgãos genitais. Várias são as causas para o aparecimento de tal quadro como uso permanente de ansiolíticos, anti-hipertensivos, anti-histamínicos, menopausa, exposição frequente ao sol, além de doenças do colágeno (colagenoses) onde se destacam doenças das articulações (artrite reumática, por exemplo), lúpus, etc.
Leitura recomendada: Olho Seco: caso de saúde pública
Portanto, além do diagnóstico e tratamento realizado pelo oftalmologista, tal doença ocular deverá também ser acompanhada pelo clínico geral, reumatologista e outros profissionais que possam conduzir, tratar ou, eventualmente, curar o quadro que leva ao olho seco.
O tratamento deverá pautar o uso de lubrificantes oculares adequados em cada fase da doença. Hoje muito ajuda a administração de colírios de ciclosporina e o uso de óleo de linhaça para amenizar ou curar a doença.
Qual a melhor lente de contato: dura ou gelatinosa? Cuidados que devemos tomar com elas? Melhor usar óculos ou lentes?
Uma lente de contato nada mais é do que um corpo estranho em contato com o olho. Melhor dizendo: em contato diretamente com a córnea, estrutura transparente que permite a entrada de feixes luminosos até chegar na retina, onde se processa o estímulo visual. Esta córnea deve ser muito bem cuidada e, neste sentido, ela é revestida por uma película lacrimal que a protege, na maioria das vezes, contra agressões do meio ambiente.
Portanto, ao se fazer um teste de adaptação de lentes de contato, o oftalmologista deve avaliar o melhor possível quanto à saúde da córnea; se ela está ou não bem protegida pela película lacrimal; se não há fatores alérgicos que possam dificultar esta adaptação da lente de contato.
Leitura recomendada: Lente de contato: atenção redobrada
Dependendo de uma série de fatores, uma lente de contato gelatinosa poderá ser a melhor solução e sua adaptação será bem mais fácil. Hoje se dispõe de várias tecnologias de lentes, incluindo aquelas de uso diário onde no momento de retirar dos olhos, pode ser jogada fora. Na manhã seguinte uma nova lente deverá ser retirada da cartela especial e poderá ser colocada diretamente sobre a córnea.
Em outras situações, principalmente quando existe um certo grau de astigmatismo, a lente de contato dura poderá ser a melhor alternativa para se alcançar um bom resultado visual. A vantagem das lentes duras é que elas podem ser utilizadas por até pouco mais de um ano. A desvantagem é que exigem ser guardadas diariamente dentro de estojos contendo soluções bactericidas e bacteriostáticas trocadas todas as noites.

Os cuidados exigem máxima higiene em seu manuseio, pois eventualmente se houver contaminação das mesmas, poderão ocorrer infecções desde muito simples até quadros bastante graves de úlceras corneanas.
Como exigem muito cuidado em seu manuseio é fundamental que seus portadores aprendam a manipulá-las com o maior rigor possível. Se isto for feito, elas se tornam um importante coadjuvante na resolução de correções visuais, substituindo integralmente o uso de óculos.